GASTROENTEROLOGIA - ENDOSCOPIA DIGESTIVA - STUDIO SPECIALISTICO
Menu principale:
- Home Page
- CHI SIAMO
- APPARATO DIGERENTE
-
ENDOSCOPIA DIGESTIVA
- Definizione
- La sedazione
- Disinfezione degli strumenti
- EGDS - GASTROSCOPIA
- ILEO-COLONSCOPIA
- ENTEROSCOPIA
- ERCP
- EUS - ECOENDOSCOPIA
- ENDOSCOPIA OPERATIVA
- GASTRO-DIGIUNO-STOMIE
-
ALTRE METODICHE
- GASTROENTEROLOGICHE
- GASTROFISIOPATOLOGICHE
-
NON GASTROENTEROLOGICHE
- DIAGNOSTICA DI LABORATORIO
- DIAGNOSTICA PER IMMAGINI
- RX CONVENZIONALE
- RX INTERVENTISTICA
-
MALATTIE DELL'INTESTINO
- GASTROENTEROLOGIA - Definizione
- ESOFAGO
- STOMACO
- TENUE
- COLON
- RETTO
- ANO
- VARIE
- MALATTIE DEL FEGATO
- MALATTIE DELLA COLECISTI
- MALATTIE DELLE VIE BILIARI
- MALATTIE DEL PANCREAS
RettoColite Ulcerosa
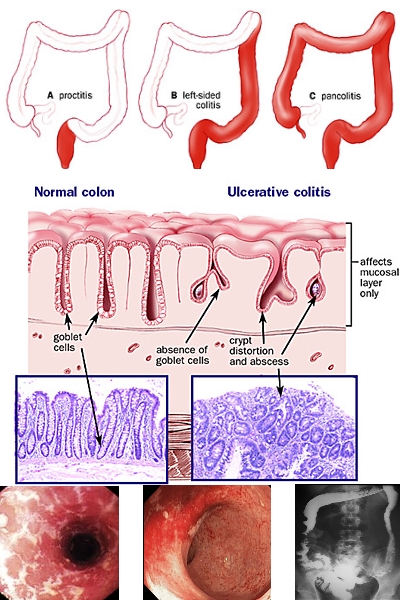
La RettoColite Ulcerosa (RCU) o Ulcerative colitis (Colitis ulcerosa, UC) è una malattia infiammatoria e ulcerosa cronica, che insorge nella mucosa del colon ed è caratterizzata il più delle volte da una diarrea ematica.
E' quindi una Malattia Infiammatoria Cronica Intestinale (MICI) come il Morbo di Crohn, rispetto al quale è minore la tendenza alla familiarità.
Va anche ricordato l'equivalente acronimo inglese IBD (Inflammatory Bowel Disease).
Eziologia ed epidemiologia
La causa della colite ulcerosa è sconosciuta. L'evidenza suggerisce che una predisposizione genetica causi una sregolata risposta immunitaria dell'intestino ad agenti ambientali, alimentari e infettivi. Tuttavia, nessun antigene causale è stato identificato. L'evidenza di un'eziologia microbica specifica per la colite ulcerosa è ancora meno convincente di quella del morbo di Crohn e la tendenza familiare è meno pronunciata. A differenza del morbo di Crohn, il fumo abituale di sigarette sembra diminuire il rischio. Come la malattia di Crohn, la colite ulcerosa si può presentare in pazienti di qualunque età, ma la curva dell'età d'inizio mostra una distribuzione bimodale, con il picco maggiore all'età di 15-
Anatomia patologica
Le alterazioni patologiche iniziano con la degenerazione delle fibre reticolari al di sotto dell'epitelio mucoso, con l'occlusione dei capillari sottoepiteliali e la progressiva infiltrazione della lamina propria con plasmacellule, eosinofili, linfociti, mastcellule e leucociti polimorfonucleati. Alla fine si sviluppano gli ascessi nelle cripte, la necrosi dell'epitelio e l'ulcerazione della mucosa. La malattia solitamente inizia nel tratto rettosigmoideo per poi, eventualmente, estendersi prossimalmente, fino a interessare l'intero colon o può includere fin dall'inizio la maggior parte del grosso intestino.
La proctite ulcerosa, localizzata nel retto, è una forma molto comune e più benigna di colite ulcerosa. È spesso refrattaria alla terapia e va incontro a una diffusione prossimale tardiva in circa il 20-
Sintomi e segni
Gli attacchi di diarrea ematica, di diversa intensità e durata, sono separati da intervalli asintomatici. Di solito, l'attacco inizia in modo insidioso, con tenesmo rettale, con lievi dolori crampiformi nei quadranti inferiori dell'addome e l'emissione di sangue e muco nelle feci. Comunque, l'attacco può essere acuto e fulminante, con una violenta diarrea, febbre alta, segni di peritonite e una profonda tossiemia che si manifestano improvvisamente. Alcuni casi si sviluppano a seguito di una documentata infezione (p. es., amebiasi, dissenteria bacillare).
Quando il processo ulcerativo è limitato al segmento rettosigmoideo, le feci possono essere normali o secche e dure, ma spesso delle secrezioni rettali di muco miste a GR e GB si associano alle feci o si presentano tra una defecazione e l'altra. I sintomi sistemici sono lievi o assenti. Se l'ulcerazione si estende prossimalmente, le feci diventano meno consistenti e il paziente può avere più di 10 scariche/die, spesso con gravi crampi e con un fastidioso tenesmo rettale, che non si interrompono neanche durante la notte. Le feci possono essere acquose, possono contenere muco e frequentemente sono costituite quasi per intero da sangue e pus. Nelle forme estese di colite ulcerosa acuta possono essere presenti malessere generalizzato, febbre, anemia, anoressia, perdita di peso, leucocitosi, ipoalbuminemia e una VES elevata.
Complicanze
Il megacolon tossico (o dilatazione tossica) si verifica quando il diametro del colon trasverso supera i 6 cm. Il paziente gravemente malato presenta febbre a 40°C, leucocitosi, dolore addominale e dolorabilità alla decompressione della parete. Questa condizione di solito si verifica spontaneamente nel corso di coliti particolarmente gravi, ma alcuni casi possono essere scatenati dall'uso troppo sollecito di farmaci antidiarroici narcotici o anticolinergici. Il trattamento deve essere cominciato nelle fasi iniziali, preferibilmente prima che si verifichi un megacolon completo, per prevenire delle complicanze molto pericolose (p. es., la perforazione, la peritonite generalizzata e la setticemia). Con un trattamento pronto ed efficace, la mortalità può essere mantenuta al di sotto del 4%, ma può essere > 40% se si verifica una perforazione.
Le complicanze perirettali maggiori, come quelle che si hanno nella colite granulomatosa (p. es., fistole e ascessi) nella RCU non si verificano.
L'incidenza del cancro del colon è aumentata quando è interessato l'intero colon e quando la malattia dura da più di 10 anni, indipendentemente dall'attività della malattia stessa. Dopo 10 anni, il rischio dell'insorgenza di un cancro in una colite ulcerosa generalizzata sembra essere di circa lo 0,5-
Una regolare sorveglianza colonscopica, preferibilmente durante i periodi di remissione, è consigliata per alcuni pazienti in cui la durata della malattia (8-
I problemi extracolici includono l'artrite periferica, la spondilite anchilosante, la sacroileite, l'uveite anteriore, l'eritema nodoso, il pioderma gangrenoso, l'episclerite e, nei bambini, un grave ritardo della crescita e dello sviluppo. L'artrite periferica, le complicanze cutanee e l'episclerite spesso hanno un decorso collegato a quello della colite, mentre la spondilite, la sacroileite e l'uveite solitamente seguono un decorso indipendente dalla malattia intestinale. La maggior parte dei pazienti con interessamento spinale o sacroileale presenta anche l'evidenza di un'uveite e viceversa. Queste ultime manifestazioni possono precedere la colite di molti anni e tendono a verificarsi più frequentemente nelle persone con l'antigene HLA-
Anche se sono comuni delle minime alterazioni nei test di funzionalità epatica, un'epatopatia clinicamente evidente si verifica solo nel 3-
Diagnosi
L'anamnesi e l'esame delle feci consentono una diagnosi di presunzione di colite ulcerosa che deve essere sempre confermata da una sigmoidoscopia che fornisce una diretta e immediata indicazione sull'attività del processo infiammatorio. Una colonscopia completa non è di solito necessaria prima del trattamento e può essere pericolosa durante le fasi attive della malattia a causa del rischio di perforazione. Nelle fasi precoci, la mucosa è finemente granulare e friabile, con la perdita del normale disegno vascolare e spesso con irregolari aree emorragiche; un trauma minimo (fragilità) causa un sanguinamento a nappo. Presto la mucosa si frastaglia in una superficie rossa, spugnosa, cosparsa da una miriade di piccole ulcerazioni che trasudano sangue e pus. Con il progressivo interessamento della mucosa, il processo infiammatorio ed emorragico si estende a interessare lo strato muscolare della parete intestinale. Le vaste ulcerazioni mucose con il copioso essudato purulento caratterizzano la forma grave della malattia. Isole di mucosa relativamente normale o con iperplasia infiammatoria (pseudopolipi) si proiettano al di sopra delle aree di mucosa ulcerata. Le biopsie possono essere aspecifiche e talvolta non permettono di escludere una colite infettiva acuta (autolimitantesi); tuttavia, i reperti che indicano la cronicità (p. es., la distorta architettura delle cripte, la loro atrofia e un infiltrato infiammatorio cronico) sostengono la diagnosi di colite ulcerosa. Anche durante gli intervalli asintomatici, la sigmoidoscopia è raramente normale; persiste quasi sempre un certo grado di fragilità o di granularità. È presente una perdita della normale vascolarizzazione e la biopsia mostra un quadro di infiammazione cronica. Le radiografie dirette dell'addome talvolta sono utili nel giudicare la gravità e l'estensione prossimale della colite, mostrando la scomparsa delle austrature, l'edema della mucosa e l'assenza di feci formate nel tratto di colon malato.
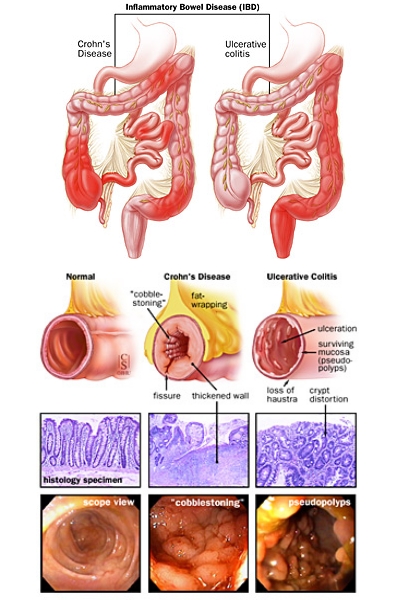
Il clisma opaco e la colonscopia non sono, solitamente, necessari prima del trattamento e possono essere rischiosi nelle fasi attive a causa del pericolo di perforazione. Più tardi, comunque, l'intero colon deve essere studiato per determinare l'estensione della malattia. La pancolonscopia è il metodo più sensibile e più usato, anche se il clisma opaco può dare molte informazioni. L'esame contrastografico evidenzia la scomparsa delle austrature, l'edema della mucosa, le minime stenosi o le estese ulcerazioni nei casi gravi. Nei casi di lunga durata si osserva spesso un colon più corto, rigido e con una mucosa atrofica o pseudopolipoide.
La colonscopia con biopsia è obbligatoria per valutare la natura delle stenosi. La biopsia può aiutare anche a distinguere la colite ulcerosa dalla malattia di Crohn nei casi in cui l'infiammazione sia molto localizzata o sia presente un granuloma.
Diagnosi differenziale
È di fondamentale importanza escludere una causa infettiva della colite acuta, soprattutto durante il primo attacco. Deve essere eseguita la coprocoltura per la Salmonella, la Shigella e il Campylobacter, mentre l'Entamoeba histolytica deve essere esclusa con l'esame a fresco delle feci subito dopo l'evacuazione o dell'essudato colico aspirato durante la sigmoidoscopia. Le biopsie mucose possono fornire ulteriori informazioni eziologiche. Quando si sospetta l'amebiasi a causa dei dati anamnestici positivi dal punto di vista epidemiologico o dei viaggi, deve essere ottenuta, in aggiunta alle biopsie, la titolazione sierologica.
L'anamnesi positiva per il precedente uso di un antibiotico impone l'esame delle feci alla ricerca della tossina del Clostridium difficile. Una dettagliata anamnesi sessuale deve essere ottenuta, particolarmente nei maschi omosessuali, per escludere specifiche malattie trasmesse sessualmente, come la gonorrea, l'herpesvirus e la chlamydia. Anche le infezioni opportunistiche (p. es., il cytomegalovirus, il Mycobacterium avium-
Prognosi
Di solito, la colite ulcerosa è cronica con ripetute esacerbazioni e remissioni. Un attacco iniziale, rapidamente progressivo, diventa fulminante in circa il 10% dei pazienti, complicandosi con un'emorragia massiva, una perforazione o una sepsi con tossiemia. La guarigione completa dopo un singolo attacco si può verificare in un altro 10% dei pazienti; comunque, c'è sempre la possibilità di un agente patogeno specifico non evidenziato.
Quasi 1/3 dei pazienti con una colite ulcerosa estesa necessita di un intervento chirurgico. Una proctocolectomia totale è curativa: l'aspettativa e la qualità della vita ritornano normali e non c'è più il rischio di un cancro del colon.
I pazienti con una proctite ulcerosa localizzata hanno la prognosi migliore. Le gravi manifestazioni sistemiche, le complicanze tossiche e le degenerazioni maligne sono molto improbabili e l'estensione tardiva della malattia si verifica solo nel 20-
Terapia
Evitando la frutta e le verdure crude si può limitare il trauma meccanico sulla mucosa colica infiammata e ridurre i sintomi.
Una dieta priva di latte può essere d'aiuto, ma non deve essere continuata se non se ne vedono i benefici.
Un anticolinergico o la loperamide sono indicati per una diarrea relativamente lieve; i farmaci antidiarroici devono essere usati con grande cautela nei casi più gravi, poiché possono precipitare una dilatazione tossica.
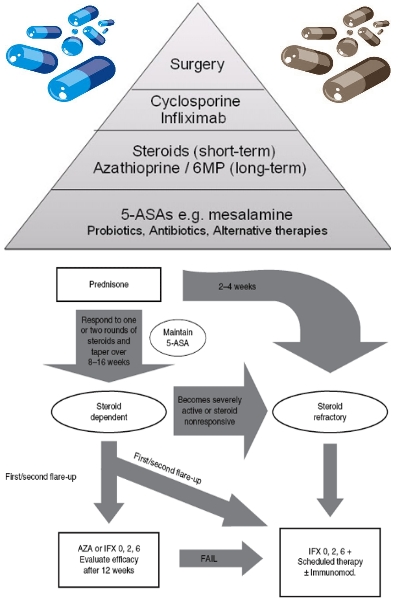
I farmaci che hanno dimostrata efficacia nella colite ulcerosa sono la mesalazina, il cortisone e gli immunosoppressori; da pochi mesi è disponibile nel prontuario terapeutico anche l’infliximab, un anticorpo monoclonale contro il TNF, fattore fondamentale del processo infiammatorio.
I farmaci che abbiamo a disposizione possono essere utilizzati da soli o in combinazione e con diverse modalità di somministrazione a seconda del grado di severità della malattia e della sua localizzazione.
Se la malattia è localizzata distalmente ed ha una attività lieve o moderata si preferisce l’utilizzo per via topica di preparati a base di mesalazina, ai quali si può eventualmente aggiungere terapia steroidea sempre per via topica.
Se la malattia è di grado severo alla mesalazina per via topica si aggiunge mesalazina e prednisone per via orale.
Una colectomia di emergenza è indicata nel caso di un'emorragia massiva, di una colite tossica fulminante o di una perforazione.
Un trattamento chirurgico in elezione è indicato per una displasia mucosa o per un sospetto clinico di carcinoma, per tutte le stenosi sintomatiche, per un ritardo della crescita nei bambini o, più comunemente, per una malattia cronica intrattabile che causa un'invalidità grave o una dipendenza dai corticosteroidi. La proctocolectomia totale guarisce in modo permanente la colite ulcerosa.